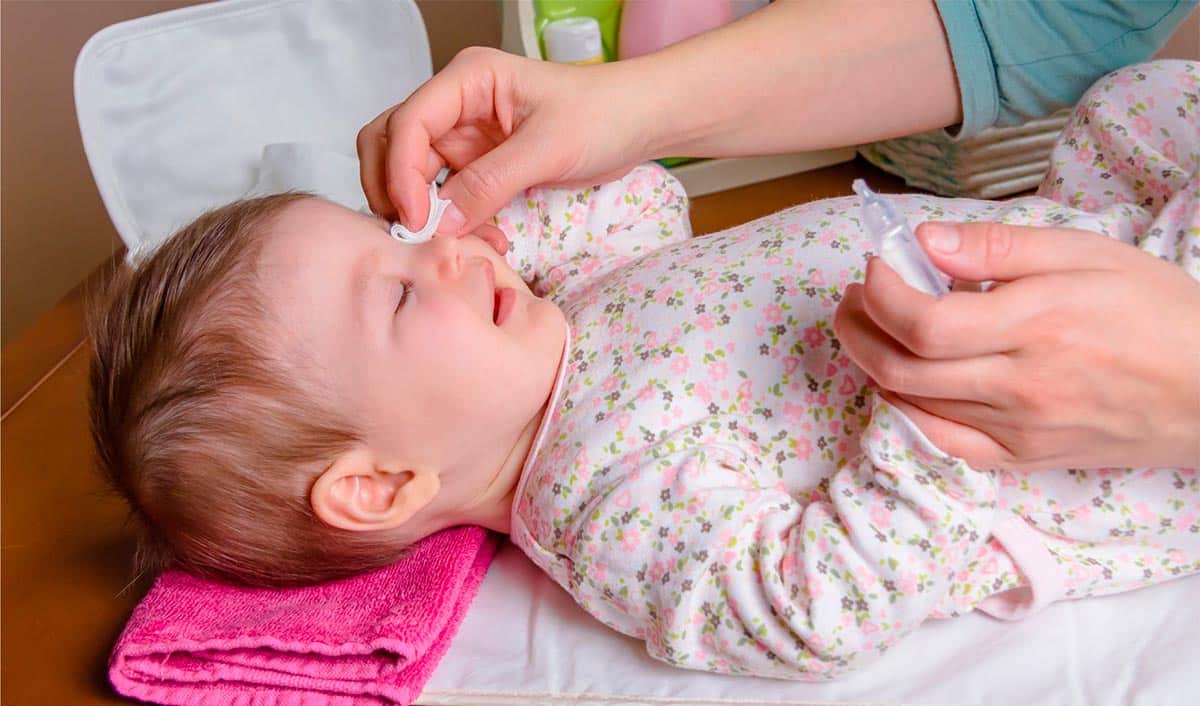
Коли крихітне личко малюка прикрашає жовтувата скоринка на віях, серце батьків стискається від тривоги. Це закисання очей у немовлят трапляється частіше, ніж ви думаєте – у 6-20% новонароджених, за даними досліджень Mayo Clinic та StatPearls NCBI. Найпоширеніша причина ховається в анатомічних особливостях: слізно-ніжний канал, що з’єднує око з носом, ще не повністю прочищений, ніби вузька стежка в густому лісі, забита листям. Сльози накопичуються, змішуються з бактеріями з повітря чи шкіри, і утворюється липка маса.
Але не поспішайте панікувати: у більшості випадків це минає саме до року, без втручання лікарів. Проте розрізнити безпечне “фізіологічне” закисання від інфекції – ключ до спокою. Гнійні виділення з одним оком, сльозотеча чи набряк сигналізують про закупорку каналу чи кон’юнктивіт. Розберемося по поличках, щоб ви знали, як діяти миттєво.
Уявіть слізну систему немовляти як делікатний механізм: сльози змивають пил, зволожують рогівку, а надлишок стікає каналом у ніс. Якщо шлях заблокований – сльози стоять, викликаючи гниття. До 90% таких випадків розсмоктуються природно, але ігнорування може призвести до запалення слізного мішка – дакріоциститу.
Анатомія слізної системи: чому немовлята вразливі
Сльозні залози починають активно працювати через 2-4 тижні після народження, коли рефлекторне плачове сльозовиділення змінюється постійним. У плоді слізно-ніжний канал (довжиною 1-1,5 см) частково заповнений желатиновою плівкою – залишком ембріонального розвитку. Під час пологів тиск на голову прочищає його в 70-80% малюків, але в решти залишається мембрана Гаснера на кінці.
Ця вузькість провокує стояння сльози: рідина виходить назовні, змішується з пилом, шкірними бактеріями (стафілококи, стрептококи), утворюючи гній. Дослідження в UpToDate 2025 року підкреслюють: prevalence сягає 1 на 9 новонароджених у популяційних когортах. Правий канал частіше страждає (38%), лівий – 32%, двостороннє – 30%.
Генетика грає роль: недоношені (9,5% випадків проти 7,5% норми) та діти кавказького походження вразливіші. Царський розтин не впливає, але передчасні пологи – так, бо канал встигає дозріти пізніше.
Головні причини закисання: від фізіології до інфекцій
Не кожне закисання – катастрофа, але ігнор небезпечний. Розберемо причини, починаючи з найчастішої.
Закупорка слізно-ніжного каналу (дакріостеноз)
Класичний сценарій для перших тижнів: одне око (частіше праве) “плаче” слизовими нитками, вранці повіки склеєні жовтим гноєм. Сльоза не йде в ніс, тому малюк чхає менше. Натисніть на слізний мішок (біля носа) – гній витісниться. Це не інфекція спочатку, але стояння сльози провокує вторинну.
Статистика вражає: 70% симптомів минає за 3 місяці, 90% – до року (AAP Patient Education, 2025). Якщо триває – масаж прочищає в 95% випадків.
Кон’юнктивіт у новонароджених
Запалення слизової оболонки ока буває бактеріальним, вірусним чи алергічним. Бактеріальний (стаф/стреп) – густий зелений гній, почервоніння, набряк. Вірусний (аденовірус) – водяниста сльоза, світлобоязнь. Хламідійний чи гонококовий – від матері під час пологів, важкі форми з ризиком сліпоти.
У США хламідія спричиняє 2-40% neonatal conjunctivitis (EyeWiki, 2026). Профілактика: еритроміцинова мазь при народженні. Симптоми з’являються на 5-14 день (хламідія) чи 24-48 год (гонокок).
Таблиця для порівняння типів кон’юнктивіту допоможе розібратися:
| Тип | Причина | Виділення | Час появи | Лікування |
|---|---|---|---|---|
| Хімічний | Мазь/краплі при народженні | Водянисті | 1-2 дні | Гігієна |
| Гонококовий | Neisseria gonorrhoeae | Густий гній | 24-48 год | Системні антибіотики |
| Хламідійний | Chlamydia trachomatis | Слизово-гнійні | 5-14 днів | Еритроміцин краплі + системно |
| Бактеріальний | Staph/Strep | Жовто-зелений гній | Щотижня | Тобраміцин/фторхінолони |
Джерела даних: StatPearls NCBI 2025, EyeWiki 2026. Порівняння показує: густий гній – бактерії, водянистий – віруси чи алергія.
Інші фактори: алергія, блефарит, подразники
Алергія на пил, шерсть тварин чи косметику мам – прозорі виділення, свербіж, чхання. Блефарит (запалення повік) – від лупи, демодекс. Рідко – кератит чи глаукома. Подразники: дим, хлор з басейну, навіть шампунь.
Симптоми: як відрізнити норму від тривоги
Легке закисання вранці, без почервоніння – норма для дакріостенозу. Але набухлий слізний мішок, гаряче на дотик, лихоманка – дакріоцистит, потребує антибіотиків за 24-48 год (JCIMCR 2025).
- Сльозотеча + гній з одного ока – закупорка.
- Двостороннє почервоніння, гній – кон’юнктивіт.
- Світлобоязнь, помутніння рогівки – терміново до офтальмолога.
- Набряк повік, кровотеча – гонокок чи герпес.
Ці ознаки еволюціонують швидко: від сліз до гною за дні. Спостерігайте, фіксуйте фото для лікаря.
Домашнє лікування: прості кроки з великою силою
Почніть з гігієни: стерильний фізрозчин чи заварений чорний чай (охолоджений). Протирайте від зовнішнього кута до носа, кожне око окремим ватним диском. Робіть 4-6 разів на день.
- Теплий компрес: м’яка тканина в теплій воді (37°C), 5 хв 3-4 р/день – розріджує гній.
- Масаж слізного мішка: від внутрішнього кута ока вниз до носа, 10-15 разів, 3 р/день. Натискайте м’яко, ніби гладите пухнастого кошеняти.
- Краплі: тільки за призначенням, наприклад, тобраміцин для бактерій.
Масаж прочищає канал у 95% (NCBI 2025). Якщо покращення за 3-5 днів – продовжуйте. Не використовуйте мед чи народні засоби – ризик алергії!
Типові помилки батьків, які погіршують ситуацію
Багато хто ігнорує легке закисання, думаючи “проросте саме”. Результат: хронічний дакріоцистит у 3-5% випадків. Інша пастка – самопризначення антибіотиків з аптечки: без посіву це розвинеться резистентність.
- Протирання одним диском обох очей – поширює інфекцію.
- Гарячі компреси (>40°C) – опік делікатної шкіри.
- Ігнор сльозотечі: призводить до дерматиту під очима.
- Відмова від лікаря до 6 місяців: 10% потребують зондування.
Ви не повірите, але 30% батьків пробують “бабусині” рецепти з ромашкою – це подразнює слизову. Замість – перевірена схема від педіатра.
Коли бігти до лікаря: червоні прапорці
Терміново, якщо гній рясний, око червоне, малюк млявий чи температура >38°C. Гонококовий кон’юнктивіт – профілактичний еритроміцин не завжди рятує, потрібні системні цефалоспорини (CDC).
Офтальмолог перевірить флуоресцеїновим тестом (розчин барвника зникає за 5 хв?), зондує канал. У 2026 рекомендації AAP: probing після 6 місяців, якщо не минув. Балонна дакріопластика – для рецидивів, успіх 95%.
Профілактика: маленькі звички для здорових очей
Мийте руки перед доглядом, уникайте контакту з хворими, провітрюйте кімнату. Годуйте вертикально – сльози стікають. Вакцинація матері від хламідії/гонореї знижує ризик.
Для недоношених – ранній скринінг. Удома – зволожувач повітря, без пилу. Це не магія, а реальність: 20% профілактики – гігієна.
Сучасні тренди в лікуванні 2026: від пробінгу до лазера
Тренд – консервативне: масаж + компреси до 12 місяців. Якщо ні – ендоскопічне зондування під місцевою анестезією, мінімально інвазивне. Лазерна вапоризація мембрани набирає обертів у Європі, успіх 98% (Mayo Clinic).
Генетичні тести на схильність? Поки ні, але дослідження йдуть. Антибіотики – targeted, за посівом, бо резистентність стрептококів зросла на 15% за 5 років (StatPearls 2025).
Кожен малюк унікальний, як сніжинка, але знання – ваш щит. Спостерігайте, дійте вчасно, і оченята засяють чистотою. Якщо сумніви – педіатр поруч, а спокій безцінний.